大動脈弁狭窄症の治療(経カテーテル的大動脈弁置換術)
心血管内治療部長 田代 詳
大動脈弁狭窄症とは
心臓は皆さんもご存じのように体に血液を送るポンプの働きをしています。
血液は心臓から大動脈に出て、体のすみずみまで送られます。しかし、そのままでは送られた血液は大動脈から心臓に逆流してしまいます。そこで送られた血液が心臓に逆流しないようにするための扉が「弁」と呼ばれる構造です。心臓の中にはこのような「弁」が4つありますが、心臓から大動脈への出口にある扉が「大動脈弁」です。
この「大動脈弁」は残念ながら長年使用していると傷んで動きが悪くなってしまいます。今までいっぱいに開いていた扉の動きが悪くなり開かなくなってしまうと出口が狭くなり(狭窄)、血液が出にくくなります。これを「大動脈弁狭窄症」と呼びます。
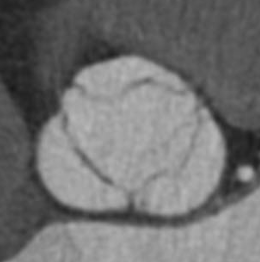
正常の大動脈弁
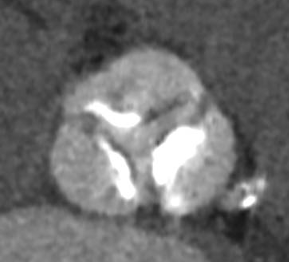
狭窄した大動脈弁
症状
大動脈弁狭窄症では、心臓の出口が狭いために症状が出てきます。以下の3つの症状が代表的です。
- 胸痛(狭心症)
心臓には大きな負担がかかり、心臓そのものを栄養する血液が不足してしまうため胸が締め付けられるような症状(狭心症)をおこします。 - めまい・気を失う(失神)
脳の血流を維持できず、めまいを起こしたり気を失ったりします。この失神はしばしば失禁をしたり、倒れた拍子に頭部などをぶつけて大怪我をすることがあります。 - 息切れ、むくみ(心不全)
心臓の働きが限界となり、体への血流が不足し息切れがしたり、血液のうっ滞がむくみを起こしたりします。急激に悪化した場合には肺の中に水があふれ呼吸困難となることがあります。
このような症状が出現した場合、予後(余命)は著しく悪化します。
具体的には狭心症症状が出現した場合は予後5年程度、失神を起こすと予後3年、心不全を起こすと予後2年と言われ、1年以内の突然死の可能性が20%あると言われています。
これらを回避するためには、弁置換術しか方法はなく、薬物治療では予後を改善することはできません。
治療
大動脈弁狭窄症の治療方法は大きく分けて4つあります。
- 薬物治療
内服や点滴薬での治療です。症状の改善を得ることができますが、予後(余命)の改善は得られません。根本的治療ではなく、あくまで対症療法となります。 - 経カテーテル大動脈弁拡張術(BAV)
カテーテルを使用して狭窄した大動脈弁を風船で拡張する手術です。体の負担は比較的軽く、状態の悪い方にも施行可能です。しかし、残念ながら根治術ではなく、数ヶ月の間に再発をすることが多いため、現在は、後述する外科的治療やカテーテルによる弁置換術(TAVI)を受ける間までの時間的猶予を作るため、もしくは症状を緩和するために施行する場合がほとんどです。 - 外科的大動脈弁置換術
胸を開いて、心臓を停止させた状態で自己弁を切除し人工弁を縫い付ける手術です。直接的に手で触って手術するため、カテーテル治療に比べ確実性が高い手術となりますが、体にかかる負担が大きくなります。 - 経カテーテル大動脈弁置換術(TAVI)
以前には外科的に開胸して手術する方法しかなく、高齢などの理由で手術困難なため根本的な治療をあきらめるしかない患者さんも多くいました。しかし、血管内に挿入するカテーテルで自分の大動脈弁まで人工弁を運び置き換える手術法である経カテーテル大動脈弁置換術(TAVI)が開発され、これまで外科的な手術が困難であった患者さんにも治療が可能となりました。
足の付け根の血管からカテーテルを挿入して自己弁の内側に人工弁を運び圧着させる手術です。体に対する負担が小さいため体力の低い患者さんにも可能となりますが、弁輪破裂・心室穿孔などの致命的合併症が起こった場合には緊急の外科的手術が必要となります。
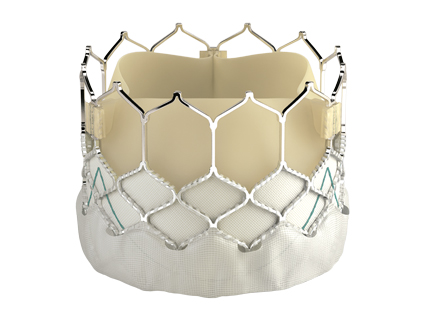
バルーン拡張型人工弁

自己拡張型人工弁
治療対象となる患者さん
大動脈弁狭窄症による症状がある患者さんが適応となります。ただし、余命が1年未満と診断されている患者さんは保険治療の適応となりません。透析患者さんに対してのTAVIは、以前は適応外でしたが、現在は保険治療の適応となり当院で治療可能です。
TAVIの治療成績
日本の一般的な合併症率は6-7%程度とされており、死亡率は2%弱とされています。高齢患者の致命的疾患の治療としては、危険性は非常に低いといえます。
弁膜症チーム
複雑な重症弁膜症の患者さんの治療適応決定は、循環器内科医と心臓外科医を中心に構成される弁膜症チームで行われるべきであるとされています。たとえば高齢の弁膜症疾患の患者さんでは、手術適応などに対して、重症度、年齢、総合的な体力、認知症の程度、併存する疾患などから考えられる手術の危険性、予想される治療効果、予後などを弁膜症チームで協議し、その結果を患者とその家族に対し十分説明をすることが必要です。
一宮市立市民病院では循環器内科医、心臓外科医、血管外科医、麻酔科医、看護師、臨床工学技士、超音波検査技師、放射線科技師、理学療法士、薬剤師などを含む弁膜症チームが患者さんの治療方針について検討しています。